Aus dem Krankenhaus Nordwest Frankfurt am Main
(Prof. Dr. Viola Hach-Wunderle),
dem Venenzentrum Frankfurt am Main
(Prof. Dr. W. Hach)*
und dem Diakonissenkrankenhaus Kassel
(Prof. Dr. Gruss)**
Die zystische Adventitiadegeneration der Venen
V. Hach-Wunderle, F. Präve*, D. Hanschke**, JD. Gruss** und W. Hach*
Die zystische Adventitiadegeneration der Venen ist eine ausgesprochen seltene Krankheit, insbesondere bei Frauen. Im Verhältnis zum arteriellen Korrelat kommt sie etwa 20 mal seltener vor. Es handelt sich histologisch um echte Ganglien in der Adventitia, die oftmals noch durch einen Stiel mit der Gelenkkapsel in Verbindung stehen. Relativ am häufigsten sind sie in der V. femoralis communis anzutreffen, vereinzelt aber auch in der V. poplitea oder in oberflächlichen Venen.
An den tiefen Leitvenen macht sich die Krankheit durch eine belastungsabhängige Schwellung des ganzen Beins und über ein Stauungsgefühl bemerkbar. Dermatologische Veränderungen im Sinne des chronischen venösen Stauungssyndroms sind aus der Literatur nicht bekannt.
Die Diagnose ergibt sich aus der B-Bild- und der farbkodierten Duplexsonographie mit dem Nachweis der zystischen Formation in der Venenwand und der dadurch bedingten Einengung der Strombahn. Bei höherer Stenosierung geht die Atemmodulation der Dopplersignale verloren. Die aszendierende Phlebographie zeigt einen typischen pelottenartigen Kompressionseffekt. In der Regel wird präoperativ noch die Computer-Tomographie oder die Kernspin-Tomographie eingesetzt.
Die operative Strategie besteht in der Ausschälung der Zyste innerhalb der Adventitia. Bei Verdacht auf sklerosierende Veränderungen in den anderen Wandschichten kommt die Venen-Patch-Plastik in Betracht. Der Eingriff führt zur Restitutio ad integrum, jedoch sind in der Literatur auch Rezidive beschrieben worden. Es wird eine erfolgreiche Kasuistik mitgeteilt.
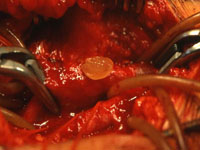
Zystische Adventitiadegeneration der V. femoralis communis sinistra. Eröffnung des Ganglions und Entleerung einer gallertigen Masse
Die zystische Adventitiadegeneration ist dem Gefäßchirurgen als Ursache einer Stenose oder eines akuten Verschlusses der A. poplitea gut bekannt. Es werden immer wieder Zusammenstellungen der Literatur und entsprechende Buchbeiträge veröffentlicht (21).
Epidemiologie der arteriellen und der venösen zystischen Adventitiadegeneration
Die arterielle Krankheit ist selten. Nur bei jedem tausendsten Fall mit peripheren arteriellen Durchblutungsstörungen kommt sie als Ursache in Betracht. Der Altersgipfel liegt zwischen dem 30. Und 50. Lebensjahr, und Männer sind 6 bis 8 mal so oft betroffen wie Frauen. Relativ am häufigsten wird die Krankheit an der A. poplitea gesehen, selten findet sie sich im Bereich der Becken- und Oberschenkelarterien (16).
Das arterielle Krankheitsbild wurde erstmals von Atkins und Key (1947) bei einem 40-jährigen Polizisten beschrieben. Im Operationsbericht heißt es: „The left external iliac artery was exposed through Abernethy´s incision, and a small growth, greyish-red in colour, was found arising from the posterior aspect and investing the middle third of the artery“.
Der Name geht auf Hiertonn und Lindberg 1957 zurück. In einer Literaturübersicht stellte Leu die bis 1977 veröffentlichten 54 Fälle zusammen und fügte weitere 5 Fälle hinzu.
Tabelle 1:
Verteilung von 59 Fällen mit zystischer Adventitiadegeneration (16)
| A. poplitea | 49 |
| A. iliaca externa | 2 |
| A. radialis | 2 |
| A. femoralis communis | 2 |
| A. ulnaris | 1 |
| Vv. femoralis, saphena parva, Handvene je 1 |
Darin sind auch 3 Kasuistiken über die Lokalisation der Krankheit in den Venen enthalten, an der V. saphena parva in Höhe des Malleolus externus (19), in der V. femoralis communis (10) und an einer oberflächlichen Vene über der Handwurzel (16). Seitdem wurden immer wieder einzelne Beobachtungen im Bereiche peripherer Venen mitgeteilt. Am häufigsten ist noch die V. femoralis communis betroffen (9, 20). In der V. poplitea (5, 15, 24) kommt die Adventitiadegeneration sehr selten vor. Eine hühnereigroße Zyste ohne eindeutigen Zusammenhang mit einem Gelenk wurde in der V. iliaca externa rechts beobachtet (8).
Wenn die Krankheit schon an den Arterien so selten ist, dann muss sie an den Venen als eine ausgesprochene Rarität bezeichnet werden. Das Verhältnis der Arterien zu den Venen wird auf 20 zu 1 geschätzt. Und eine ganz besondere Ausnahme ist dazu die Beobachtung bei einer Frau.
Pathogenese und Pathologie
Früher wurden Mikrotraumen als Ursache der zystischen Adventitiadegeneration im arteriellen Bereich angeschuldigt (14, 25, 27). Rüppel et al hoben dann aber die Beziehungen zu den benachbarten Gelenken hervor (23). Verbindungen zwischen den Zysten und dem Gefäßlumen wurden nie beschrieben, dagegen aber ein Stiel zur Gelenkkapsel (16). Der Inhalt einer Zyste besteht aus Proteinen und Mucopolysacchariden, besonders Hyaluronsäure. Die Wand ist aus kollagenem Bindegewebe aufgebaut und kann innen ein Mucin sezernierendes Endothel aufweisen. Das führte zu der Auffassung, dass es sich um echte Ganglion der Gefässwand handelt (23). Vielfach ist kein Endothel mehr nachweisbar, wenn es durch den prallen Druck des Zysteninhalts verloren gegangen ist (16).
Die Zysten befinden sich ausschließlich in der Adventitia. Sie sind meistens mehrfach gekammert. An den Venen können sie auch als ein Bezirk der mukoiden Degeneration in Erscheinung treten und nicht als zystisches Gebilde (16).
Bei einem Ganglion handelt es sich um die zystische Veränderung der Synovialmembran, die sich meistens am Knie, am Fußrücken oder am Handgelenk befindet. An diesen Stellen ist auch die zystische Adventitiadegeneration am häufigsten anzutreffen.
Ganglien entstehen durch die Herniasation von Synovialendothel, durch die Versprengung von Synovialgewebe in die Umgebung des Gelenks oder durch den Austritt von Synovialflüssigkeit mit nachfolgender mukoider Degeneration des umliegenden Bindegewebes. Die absolute histologische Identität zwischen Ganglion und Adventitiazyste sowie die übereinstimmenden Lokalisationen führen zu dem Schluss, dass es sich bei der Adventitiadegeneration um echte Ganglion handelt (16, 23). Als weiterer Beweis gilt die häufig noch erkennbare Verbindung mit der Gelenkkapsel in Form eines Stiels (4). Offenbar kann beim Hüftgelenk die Beziehung oberhalb des Leistenbandes zur A. oder V. iliaca externa hin bzw. unterhalb zur A. oder V. femoralis hin gegeben sein.
Levien und Benn kamen 1998 aufgrund ihrer embryologischen Studien zu der Feststellung, dass die zystische Adventitiadegeneration immer in den nichtaxialen Gefäßen angesiedelt sind, die sich erst später bei der Differenzierung der Gliedmaße in die axialen Gefäße umwandeln. Demnach müssen mesenchymale Zellverbände, die schon im Stadium der Extremitäten-Knospung für die Hüfte, das Knie oder die Sprunggelenke vorgesehen waren, in die nichtaxialen Gefäße verlagert worden sein, und dafür käme die Zeit von der 15. bis zur 22. Embryonalwoche in Betracht.
Klinik und Diagnostik
Die zystische Adventitiadegeneration kann sowohl an den tiefen als auch an den oberflächlichen Venen vorkommen. An den tiefen Leitvenen macht sich die Krankheit durch das Symptom der peripheren Venenstauung bemerkbar.
Tabelle 2:
Klinische Symptomatik der venösen zystischen Adventitiadegeneration
| Beginn im mittleren Lebensalter |
| Immer einseitige Erkrankung |
| Anschwellung des Beins durch ein weiches Ödem |
| Belastungsabhängigkeit der Ödemneigung |
| Stauungsgefühl bei körperlicher Aktivität, bei Sport |
| Über Nacht vollständiges Abklingen der Beschwerden |
Der Patient klagt über eine belastungsabhängige, am Tage schnell zunehmende Schwellung des ganzen Beins und über ein Stauungsgefühl. In der Regel mußten deshalb alle sportlichen Aktivitäten aufgegeben werden. Über Nacht klingt das Ödem ab. Dermatologische Veränderungen im Sinne des chronischen venösen Stauungssyndroms wurden in der Literatur nicht mitgeteilt. Die Auslösung einer deszendierenden Thrombose ist natürlich gut denkbar, doch liegen hierüber keine Veröffentlichungen vor. Eine entsprechende Differentialdiagnose wurde aber wiederholt in Erwägung gezogen (2, 9).
Im arteriellen Bereich wird der wechselhafte Schweregrad der chronischen Verschlusssymptomatik hervorgehoben (3, 4). Wenn ein Stil von der Adventitiazyste zum benachbarten Gelenk vorhanden ist, können der Füllungszustand der Zyste und damit das Ischämiesyndrom stark wechseln. Die Stauungssymptomatik im venösen Bereich ist natürlich nicht so eindrücklich wie eine Claudicatio intermittens, so dass sich ein ähnlicher Mechanismus des wechselnden Füllungsgrades der Zyste aus der Anamnese schwer erfragen lässt.
Die Diagnose ist bei Anwendung der modernen bildgebenden Verfahren in der Regel ohne Schwierigkeiten zu stellen. Sie ergibt sich schon bei der farbkodierten Duplexsonographie mit dem Nachweis der zystischen Formation in der Venenwand und der dadurch bedingten Einengung der Strombahn. Bei höherer Stenosierung geht die Atemmodulation der Dopplersignale verloren. Die aszendierende Phlebographie zeigt einen typischen pelottenartigen extravasalen Kompressionseffekt, das Scimitar-Sign (Scimitar = Krummsäbel) (6). Eine Verlagerung des gesamten Venenverlaufs weist dagegen auf eine Baker-Zyste hin und lässt sich differentialdiagnostisch leicht ausschließen (22). Das trifft auch auf andere Ursachen des extravasalen venösen Kompressionssyndroms zu (11, 12, 13, 26). In der Regel wird heute präoperativ noch die Computer-Tomographie oder durch die Kernspin-Tomographie durchgeführt.
Im Bereich der oberflächlichen Venen macht sich die zystische Adventitiadegeneration durch den tastbaren Tumor bemerkbar, der in der Regel als Ganglion angesehen wird. Die richtige Diagnose ergibt sich dann bei der Operation und bei der histologischen Untersuchung. Bisher wurden Lokalisationen an der V. saphena parva (18, 19), am Handrücken (16) und an der V. saphena magna (28) beschrieben.
Kasuistik
Eine 41-jährige Patientin klagte seit 1½ Jahren über eine zunehmende Schwellungsneigung des linken Beins, die mit einem Spannungsschmerz unter der körperlichen Belastung einherging.
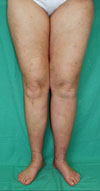
41-jährige Patientin mit tagsüber zunehmender Schwellungsneigung des linken Beins. Aufnahmezeit gegen 11°°. Aufgabe aller sportlichen Aktivitäten wegen unangenehmer Stauungsbeschwerden.
Anfangs fiel auch eine rötlich-livide Verfärbung des Beins auf. Alle sportlichen Aktivitäten mussten eingestellt werden. Die Konsultationen mehrerer Ärzte aus verschiedenen Fachrichtungen führten zu den Fehldiagnosen Idiopathisches Ödem, Klippel-Trenauney-Syndrom und Venöse Malformation. Durch die Versorgung mit einem Kompressionsstrumpf war keine entscheidende Besserung der Symptomatik herbeizuführen.
Befunde
Körpergröße 1.90 m, Gewicht 90 Kg. Umfangsvermehrung der linken Wade 3 cm im Vergleich zu rechts. Venöse Kapazität rechts 3,1, links 1,1 ml/100ml Gewebe. Venöse Drainage rechts 49, links 18 ml/100 ml Gewebe/min.
Bei der B-Bild-Sonographie ergab sich eine umschriebene Verdickung der Wand im Bereich der V. femoralis communis links durch ein glattrandiges zystisches Gebilde mit Einengung der Strombahn. Die Duplexsonographie zeigte eine Beschleunigung des venösen Blutstroms unter Aufhebung der Atemmodulation.
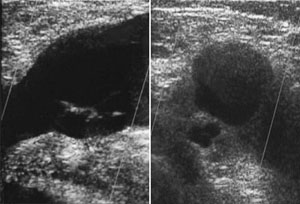
B-Bild-Sonographie der V. femoralis communis sinistra. Umschriebene Auftreibung der Venenwand durch mehrgekammerte zystische Formationen in der Vorderwand. Starke Einengung des Lumens. a: Längsschnitt mit echoreichen Reflexen als Hinweis auf eine Phlebosklerose. b: Querschnitt.
Phlebographisch stellte sich eine pelottenartige extravasale Einengung der V. femoralis communis dar (Prof. Hach-Wunderle). Daraufhin wurde die Diagnose der zystischen Adventitiadegeneration festgelegt. Durch die MRT ließen sich die Befunde später bestätigen: Es zeigten sich eine Erweiterung der Femoralvene auf den Durchmesser von 1,8 cm und die Kompression des Lumens durch zystische Areale der Venenwand in einer Ausdehnung von 3,5 cm.

Aszendierendes Phlebogramm. Pelottenartige Impression des Lumens der V. femoralis communis durch die zystische Adventitiadegeneration („Scimitar-Sign“)

Computertomographie. Darstellung einer zystischen Formation in der Wand der V. femoralis communis sinistra mit der Ausdehnung 1,8 mal 3,5 cm
Operation (Prof. Gruß)
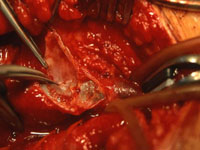
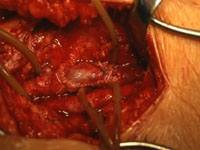
Die Vorderwand der V. femoralis communis war bis zum Leistenband hin von der Zyste eingenommen. Ein knapp bleistiftstarker Gang ließ sich in der Richtung zur Kapsel des Hüftgelenks hin verfolgen, wurde mit einem Riesenclip versorgt und abgetragen. Bei der Eröffnung der Zyste entleerte sich eine unter Druck stehende, gelbliche, geleeartige Masse (Abb. 1). Die Venenwand schimmerte bläulich durch. Im distalen Bereich erstreckte sich die Zyste fast zirkulär um die V. femoralis communis herum und konnte reseziert werden.
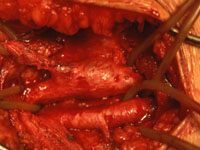
Operationssitus. Zystische Auftreibung der Vorderwand der V. femoralis communis links. Darstellung des breiten Verbindungsgangs in Richtung Gelenkkapsel (oben im Bild)
Obgleich sich das Gefäß anschließend gut aufdehnte, erfolgte eine Patchplastik mit der V. saphena magna als freies Transplantat. Die Innenwand der V. femoralis communis zeigte deutliche phlebosklerotische Veränderungen.
Histologische Begutachtung des Operationspräparats (Prof. Dr. KM Müller, Bochum)
Polyzystisches Areal mit Gang, das einem mehrkammerigen Ganglion, teils auch dem Bilde eines Hygroms entspricht. Es fand sich teilweise eine Auskleidung wie von einem einschichtigen Synovialis-ähnlichem Epithel.
Weiterer Krankheitsverlauf
Nach der Ausräumung eines postoperativen Hämatoms war die Wundheilung komplikationslos. Die Antikoagulation mit Marcumar® und die Kompressionstherapie wurden für ½ Jahr fortgesetzt. Alle Parameter der venösen Funktion und der Duplexsonographie haben sich sofort normalisiert. Venöse Kapazität rechts 3,4, links 3,2 ml/100 ml Gewebe. Venöse Drainage rechts 46, links 36 ml/100 ml Gewebe/min. Es blieben keine subjektiven Beschwerden zurück.
Chirurgische Therapie
Die Autoren raten in jedem Fall zur chirurgischen Therapie, und zwar so bald wie möglich. Der Füllungszustand einer Zyste kann durch seine Verbindung mit dem Gelenk stark variieren und im ungünstigen Fall einen kompletten Venenverschluss mit deszendierender Thrombose auslösen. Als Methode der Wahl gilt die Ausschälung der Zyste innerhalb der Adventitia ohne Eröffnung des Gefäßlumens. Die Media ist niemals in den Krankheitsprozess einbezogen und garantiert eine ausreichende Stabilität der Venenwand. Sobald sekundäre sklerosierende Veränderungen an den verbliebenen Wandschichten vorliegen, empfiehlt sich die Patch-Plastik mit dem Transplantat aus einer Stammvene. Im Gegensatz zu Arterienchirurgie erscheint der Gefäßersatz als die ungünstigste Lösung, weil manchmal an den Anastomosen eine Inkongruenz mit dem normalen Venenlumen nicht zu vermeiden ist, und weil das Transplantat in einem Bewegungssegment liegt.
Brunner wies darauf hin, dass Ganglien im Prinzip zu Rezidiven neigen und dass demnach auch für die zystische Adventitiadegeneration eine gewisse Rezidivquote anzunehmen ist (4, 7). Um das zu vermeiden, ist die Zyste peinlich genau ohne Rückstände abzutragen, nach einem Stiel zu fahnden und dieser nach Möglichkeit à niveau mit der Gelenkkapsel zu unterbinden. Das wurde von Brunner zwar auf die Arterienchirurgie bezogen, trifft aber auf die venöse Adventitiadegeneration in der gleichen Weise zu.
Schlussfolgerung
Die zystische Adventitiadegeneration der Venen stellt an die klinische Diagnostik sehr viel höhere Ansprüche als das arterielle Korrelat. In der Regel sind die Schwellungsneigung und das Stauungsgefühl unter hydrostatischen Bedingungen oder nach körperlicher Belastung die einzigen Symptome. Sobald der Patient in die angiologische oder gefäßchirurgische Sprechstunde kommt, dürfte die Diagnose im Zeitalter der Duplexsonographie dann aber kaum mehr Schwierigkeiten bereiten.
Die chirurgische Therapie hat beste Aussichten auf eine Restitutio ad integrum. Zwar unterscheidet sich das Prinzip der Operation nur wenig von dem der arteriellen Seite, doch sollte der Operateur über spezielle Erfahrungen in der Chirurgie der großen Venen verfügen.
Literaturverzeichnis
1. Atkins HJB, KEY JA (1947) A case of myxomatous tumor arising in the adventitia of the left external iliac artery. Brit J Surg 34:426-7
2. Bolhuis W, van der Werf TS, Tjabbes T, Ponsen RJ, van de Loo RA (1990) Giant synovial cyst of the hip joint presenting with femoral vein compression. Neth J Surg 42: 88-91
3. Bollinger A, Pouliadis G (1977) Klinik und Arteriographie der zystischen Adventitiadegeneration. Vasa 6:100-104
4. Brunner U, Soyka P (1977) Chirurgische Gesichtspunkte der arteriellen Adventitiazysten. Vasa 6:105-14
5. Chakfe N, Beaufigeau M, Geny B, Suret-Canale MA, Vix J, Gross N, Edah-Tally S, Steinmetz E, Kretz JG (1997) Extra-popliteal localizations of adventitial cysts. Review of the literature. J Mal Vasc 22: 79-85
6. Dunant JH (1975) Zystische Degeneration der A. poplitea. In Brunner U (Hrgb) Die Kniekehle. Huber, Bern Stuttgart Wien. S 70-81
7. Fink C, Schumacher H, Hosch W, Duex M (2001) Rezidiv einer zystischen Adventitiadegeneration der A. poplitea – Magnetresonanztomographie und MR-Angiographie. Radiologie 41 396-9
8. Frileux C, Le Baleur A, Uzan E (1979) Obstruction of the iliac vein by mucoid cyst; successful result of surgical excision. J Cardiovasc Surg 20: 517-518
9. Gale SS, Fine M, Dosick SM, Whalen RC (1990) Deep vein obstruction and leg swelling caused by femoral ganglion. J Vasc Surg 12: 594-595
10. Gomez-Ferrer F (1966) Cystic degeneration of the wall of the femoral vein. J Cardiovasc Surg 7: 162-5
11. Hach W (1980) Die venösen Kompressionssyndrome. Med Welt 31: 502-4
12. Hach W, Hach-Wunderle V. Phlebographie der Bein- und Beckenvenen. 4. Auflage. Konstanz: Schnetztor 1994. S233-43
13. Harris RW, Andros G, Dulawa LB, Oblath RW, Horowitz R (1987) Iliofemoral venous obstruction without thrombosis. J Vasc Surg 6: 594-599
14. Hiertonn T, Lindberg K (1957) Cystic adventitional degeneration of the popliteal artery. Acta Chir Scand 113: 72-7
15. Lavarde G (1972) Adventitial colloid degeneration of the popliteal vein. J Chir 103: 31-34
16. Leu HJ (1977) Pathologie, Klinik, Radiologie und Chirurgie der zystischen Adventitia-Degeneration peripherer Blutgefässe. Vasa 6:94-99
17. Levien LJ, Benn CA (1998) Adventitial cystic disease: a unifying hypothesis. J Vasc Surg 28: 193-205
18. Lie JT, Jensen PL, Smith RE (1991) Adventitial cystic disease of the lesser saphenous vein. Arch Path Lab Med 115: 946-948
19. Mentha C (1963) La dégénérescence mucoide des veins. Presse Méd 71: 2205-6
20. Paty PS, Kaufmann JL, Koslow AR, Chang BB, Leather RP, Shah DM (1992) Adventitial cystic disease of the femoral vein: a case report and review of the literature. J Vasc Surg 15: 214-7
21. Rieger H, Schoop W (1998) Klinische Angiologie. Springer. Berlin Heidelberg NewYork. S 1352, 1365-6.
22. Rondi L (1975) Venöse Kompressionssyndrome durch Zysten und synoviale Ausstülpungen in der Kniekehle. In Brunner U (Hrgb) Die Kniekehle. Huber, Bern Stuttgart Wien. S 125-31
23. Rüppell V, Sperling M, Schott H, Kern E (1971) Pathologisch-anatomische Beobachtungen bei zystischer Adventitiadegeneration der Blutgefässe. Beitr Path 144:101-g
24. Schraverus P, Dulieu J, Mailleux P, Coulier B (1997) Cystic adventitial disease of the popliteal vein: report of a case. Acta Chir Belg 97: 90-92
25. Sperling M, Schott H, Rüppell V (1972): Die cystische Adventitia-Degeneration der Blutgefäße. Chirurg 43:37-
26. Tebib JG, Dumontet C, Carret JP, Colson F, Bouvier M (1987) Synovial cyst of the hip causing iliac vein and femoral nerve compression. Clin Exp Rheumatol 5ö: 92-93
27. Vollmar J (1963) Die zystische Adventitia-Degeneration der Schlagadern. Zschr Kreislaufforsch 52:1028g
28. Yoshii S, Ikeda K, Murakami H (1998) Cystic, myxomatous adventitial degeneration of a saphenous vein. J Vasc Surg 27: 780-782
zum Anfang
zurück